Guidance of dialysis
■透析日

■透析療法
■透析台数
160台

全床にテレビ、電動チェアーまたは電動ベッド完備
■旅行透析
月曜日~土曜日の午前透析(9:30開始)、午後透析(16:00、17:00開始)をお受けしております(2024年3月現在)
■透析スタッフ
医師:4名 / 看護師:44名 / 臨床工学技士:45名 / 臨床検査技師:1名 / 管理栄養士:2名 / 理学療法士:3名
■連絡先
電話:082-542-7271 / FAX:082-542-7278(担当:廣本、田口)
当クリニックは開院2001年7月、広島市の中心部、平和公園正面の土谷総合病院の裏に位置している外来血液透析患者様専用の透析センターです。
すべての透析装置に全自動透析装置を配備し、160名の患者様が同時に血液透析を行うことが可能となっております。現在、約450名の患者様が透析治療の為に通院されております(2024年2月現在)。
全自動透析装置を使用する為には、厳重な透析液清浄化が必要となります。当クリニックでは開院時より、透析液清浄化に力を注いでおります。日本透析医学会(JSDT)透析液管理基準に沿う水質管理を施行しています。定期的に透析用水はクリーンな状態に保たれている事を確認し、透析治療を行っています。
このクリーンな透析用水を全ての患者様に使用し、合併症の低減につながっています。
また高度で安全な医療を提供できるように、院内の委員会活動も活発に行っており、どのように患者様へ貢献できるかを日々考え努力しています。地域の中核となるような透析センターを目指しています。

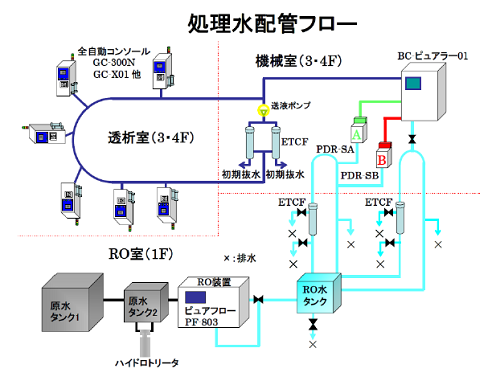
多段式のループ配管を設置する事により、RO水・透析液の停滞をなくし、菌の繁殖を防止しています。また、1次~3次までのETRF(エンドトキシン捕捉フィルター)を設け、さらに徹底したET除去を行っています。
当クリニックには、管理栄養士が常勤者として勤務しています。お食事で困っていることやご不明な点などがありましたら、どなたでもいつでもお気軽にお声かけ下さい。
患者様及びご家族様を対象に、管理栄養士による個別の栄養指導を実施しています。
これまでの検査データはもちろん、患者様の食習慣や食事摂取状態などの情報より、患者様の食生活にあったお食事が提案できるよう、人工透析食のポイントをお伝えしています。
■人工透析食の基本

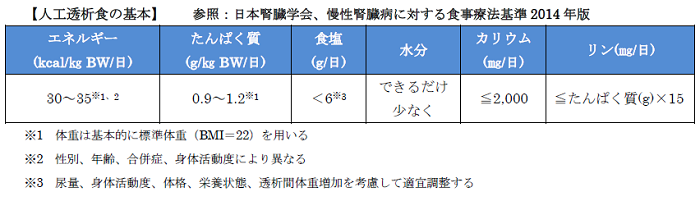
患者様に数日間食事記録をして頂いたものを管理栄養士が見て、栄養素がしっかり摂れているか、食事でなにか問題点がないかなどをチェックし、患者様やご家族様にお伝えします。
透析の食事や栄養について、また季節に関することなどをテーマにした資料を定期的に配布しています。資料についての質問はもちろん、資料以外の透析食に関する質問や相談もお受けしています。
■資料例